迎接新生命的到来,是一个家庭最重要的时刻之一。镇痛分娩让产妇变得更舒适,也让生育更有人情温度。2018年6月,中国国内首个“无痛分娩推广公益联盟”在上海正式成立。三年后,镇痛分娩技术的普及与落地有什么进展,它还面临哪些瓶颈?在母亲节即将到来之际,我们记录了上海一位产妇的生育过程,共同关注“无痛分娩”的那些事。

4月7日下午2点,上海市第一妇婴保健院长乐路院区的待产室里,35岁的产妇刘女士,已经入院一天。有规律的宫缩,预示着即将临产。强烈的阵痛使她蜷曲着身子,翻来覆去。助产士在一旁轻声安慰。
产妇出现规律宫缩时,通常觉得疼痛已是极限,但随着产程的进展、宫缩强度和频率的增加,分娩疼痛还将不断升级。
作为高龄产妇,35岁的刘女士曾在两年前经历过一次流产。此次怀孕是通过试管婴儿技术实现的。不过,胎儿到41周一直没“发动”。产科医生检查后决定实施催产。当日上午人工破膜后临产。经麻醉医师评估,刘女士被送入麻醉处置室,开始实施分娩镇痛。

“分娩镇痛”就是通常所说的“无痛分娩”,是一项成熟安全的辅助分娩医疗手段。硬膜外分娩镇痛,是目前最常用也是最有效的分娩镇痛方式。麻醉医生在产妇腰背部打一针,镇痛药液通过导管注入硬膜外腔,阻断痛觉神经的传导,发挥镇痛作用,但不影响运动神经功能,产妇可以保存体力以饱满的精神分娩胎儿。
“万一宝宝在生产的过程当中出现问题,我们也可以用这根管子改换高浓度的局麻药,要这样的话可以很顺利地很快速地转为剖腹产。”手术麻醉科副主任医师孙晓林说道。

孙晓林,从事临床麻醉工作30多年,2003年来到上海市第一妇婴保健院,从事妇产科专科麻醉工作。每天,他在长乐路院区实施的椎管麻醉接近十例,其中分娩镇痛占到一半以上。在医院的分娩镇痛记录册里,记录着产妇镇痛前后的疼痛评级,普遍从最高的10级降低到了2级。
“每个月都会统计我们做了多少例分娩镇痛,今年1月最高达到了100%,我们平均一般是95%。”孙晓林介绍,分娩的阵痛,能达到十级的疼痛,是疼痛的最高级,而且持续的时间很长。“一晚上她也生不出来,那是很遭罪的。我们专科医院麻醉师基本上是24小时能随叫随到。麻醉医师会跟产科的医生助产士我们整个团队都会密切配合。”

实施镇痛15分钟后,刘女士回到待产室,疼痛明显减轻。刘女士自述:“镇痛前好像人到了承受痛苦的极限,好像肚子要破了。现在没有什么感觉了,宫缩的时候也感觉不到太大的疼痛。”
“自从有了分娩阵痛之后,就大大缓解了这种心理上的一个恐惧。”产科主治医师孟珍妮介绍,95%以上的产妇是选择分娩镇痛的。“现在因为二胎的政策,大部分人还是有再次妊娠的计划和打算的,所以一胎选择顺产其实是很有利的。”

在进入分娩活跃期后,刘女士的丈夫进入导乐室,陪伴妻子完成接下来的分娩进程。在助产士指导下,丈夫帮助妻子采用分娩球进行自由体位待产,按摩后腰,坐球摇摆,使盆骨有效打开,加快产程。事实上,除了药物镇痛,家属的精神鼓励也成为无痛分娩的重要环节。
然而,产妇分娩的过程总是充满着许多未知风险。在进入第一产程后,原本体温正常的刘女士开始出现发烧的症状。此刻,产科医生正密切观察她的情况,准备催产,如果判断无法顺产,将立刻转为剖宫产。

此刻,在楼下的产科病房里,前一天入院的余女士已经通过镇痛分娩顺利产下一名女婴。助产士正在为新生儿进行婴儿抚触。
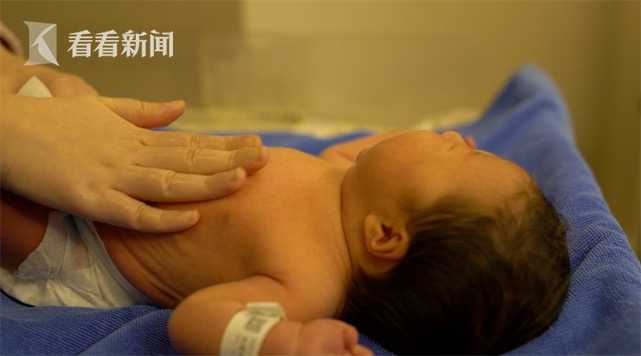
“网络上都很流行的一句话就是,‘无痛’就是妈妈的人类之光。”余女士表情轻松地说:“打完镇痛之后生产非常顺利,就像瞬间解放了一样。这样可以更快地把宝宝生出来。”

“无痛分娩”在临床上能够大大缓解产妇分娩时的疼痛,让自然分娩更加高效,也让女性分娩更有尊严。事实上,产程中过度的疼痛不仅会引起产妇身心不适,还会引起胎盘收缩,导致胎儿供血供氧不足。此外,无法控制的产痛还是产后抑郁的高危因素。
2017年8月31日,陕西榆林一名孕妇疑似因产痛难忍,导致情绪失控,在医院跳楼,这一悲剧震惊社会。无痛分娩,也在此时开始逐渐进入公众视野。
“这一事件可能是一个转折点,触发了整个社会的反思。”上海市第一妇婴保健院副院长应豪在接受记者专访时表示,从那时起,全社会开始思考,怎样让产妇在分娩过程中更有尊严,更加舒适。
上海市第一妇婴保健院麻醉科主任刘志强表示,2017年,他承办了中华医学会麻醉学分会的一个调查。“当时中国的分娩镇痛率不足10%,2021年被公开的分娩镇痛率,包括一些试点医院的分娩镇痛的数据告诉我们,全国范围内整个分娩镇痛率应该是超过了30%。”
